Handchirurgie
Handchirurgie ist ein hoch spezialisiertes Teilgebiet. Die Handchirurgie umfasst die Diagnostik und Therapie (operativ und konservativ) von Verletzungen, angeborenen und erworbenen Funktionsstörungen sowie entzündlichen und nicht entzündlichen Erkrankungen der Hand und des Arms.
Spezialisiertes Teilgebiet
Handchirurgie ist ein hoch spezialisiertes Teilgebiet. Die Handchirurgie umfasst die Diagnostik und Therapie (operativ und konservativ) von Verletzungen, angeborenen und erworbenen Funktionsstörungen sowie entzündlichen und nicht entzündlichen Erkrankungen der Hand und des Arms. Mit der Handchirurgie beschäftigen sich besonders ausgebildete Fachärzte für Plastische Chirurgie, Orthopädie und Chirurgie. Diese haben im Anschluss an ihre Facharztausbildung eine spezielle Weiterbildung in Handchirurgie von drei Jahren an einem hierfür ermächtigtem Zentrum erfahren.
Drei Jahre spezielle Weiterbildung alleine für die Behandlung der Hand. Das macht Sinn, wenn man die Hand als Ganzes betrachtet. Wir begreifen die Welt, tasten uns vor und nehmen das Leben in die Hand.
Filigranes Kunstwerk
Die Hände des Menschen sind ein filigranes Kunstwerk der Natur: 27 Knochen, 40 Muskeln, 20 Sehnen, Nerven, Gefäßen, Schweißdrüsen, Palmaraponeurose und Haut sorgen für umfassende Fähigkeiten. Gesunde Hände können zupacken, haben Fingerspitzengefühl, begreifen, sind fingerfertig, halten fest und lassen los.
Hände verraten das wahre Alter, teilweise zeigen sie Spuren eines harten Lebens. Auch lassen sich Krankheiten des Körpers sozusagen fassbar machen: Rheuma ist dabei nur ein greifbares Beispiel. Selbst Krankheiten wie Herzschwäche hinterlassen ihre unübersehbaren Zeichen beispielsweise in Form von breiten, uhrglasförmigen Nägeln.
Doch Hände können auch selbst krank werden. Die einzelnen Strukturen der Hand wie Knochen, Gelenke, Sehnen, Nerven, Blutgefäße, Haut und Muskeln können erkranken, verletzt werden oder fehlgebildet sein.
Ist die Hand erkrankt, fehlt dem Menschen ein wichtiges Werkzeug in seinem alltäglichen Leben, in seinem Begreifen der Welt.
Die oberste Aufgabe der Handchirurgie ist es, die ureigene Beweglichkeit, Kraft und Stabilität sowie Sensibilität der Hand (wieder-) herzustellen bzw. zu erhalten. Schonende moderne Operationstechniken machen es dabei heute möglich, selbst feinste Nerven, Arterien und Venen beispielsweise mittels Mikrochirurgie zu rekonstruieren.
Hohe Ansprüche an Therapie
Hieraus ergeben sich höchste Ansprüche an jeden Therapieansatz zur Behandlung von Funktionsstörungen und Erkrankung der Hand. Keine der vielschichtigen Funktionen darf vernachlässigt werden. Dies erfordert ein hohes Maß an persönlicher Zuwendung und biomechanischem Verständnis sowie ein breites Wissen aus vielen Bereichen der Medizin. Ein hoher Anspruch an die Präzision von Handoperationen ist zwingend erforderlich. Obgleich die meisten Krankheitsbilder an der Hand ambulant operiert werden können, sind hohe Ansprüche an den Operateur und die technischen Voraussetzungen zu stellen. Die Verwendung von optischen Vergrößerungshilfen (z.B. Lupenbrille) ist ebenso verpflichtend wie die Verwendung von speziellen, teils mikrochirurgischen Instrumenten und Nahtmaterialen.
Mein Anliegen ist es „Hände in Bewegung“ zu erhalten. Hierzu findet sich ein Netzwerk im Aufbau. In diesem sind Ärzte, Physiotherapeuten, Ergotherapeuten, Orthopädie Mechaniker, Masseure, aber auch Kinesiologen, Osteopathen, Akupunkteure und andere Heilberufler zusammen geschlossen. Die Aufgabe dieses unseres Netzwerkes ist der Erhalt und das Wiedererlangen der Beweglichkeit verletzter oder erkrankter Hände. Wir tun alles, operative und konservative, an Behandlung, um Ihnen einen alltagstauglichen Gebrauch Ihrer Hände wieder zu ermöglichen. Dazu bilden wir uns regelmäßig fort, erstellen Behandlungsstandards und teilen unser Wissen mit anderen.
Morbus Dupuytren
Es ist eine gutartige Erkrankung im Bereich der Hohlhand. Häufiger bei Männern als bei Frauen kommt es ab dem 4.-6. Lebensjahrzehnt zu einer Verdickung der Handflächen Innenhaut (Palmaraponeurose). Es ist unklar, wie es dazu kommt, Vererbung scheint eine große Rolle zu spielen.
Es kommt zum Ausbilden von derben Strängen, die teilweise das Strecken einzelner oder mehrerer Finger unmöglich macht. Es ist keine Erkrankung der Sehnen, sondern eine mechanische Behinderung des Sehengleitens durch die Knoten und Stränge der Dupuytren’schen Kontraktur.
Die Verdickung und Stränge der sog. Palmaraponeurose können von den Mittelgliedern der Finger bis zum Handballen reichen und zu starken Bewegungseinschränkungen führen. Schmerzhaft ist die Erkrankung eher selten, jedoch liegt manchmal ein Knoten so ungünstig, dass es beim Greifen zu Druck auf die darunter liegenden feinen Nerven der Finger kommen kann.
Die eingeschränkte Fingerbeweglichkeit kann über die Jahre bis zur Einsteifung von Fingern in gekrümmter Stellung führen. Das macht Probleme mit Hängenbleiben (z.B. an der Hosentasche, an Jackenärmeln, etc.)
Morbus Dupuytren | Operative und nicht operative Behandlungsmöglichkeiten
Macht der Morbus Dupuytren Beschwerden oder zeigt sich eine beginnende Verkrümmung der Finger über 20°, sollte über eine Operation nachgedacht werden. Wird der Zeitpunkt unnötig weit hinaus gezögert, ist die Operation meist komplizierter, als bei einer zeitgerechten Indikationsstellung. Allerdings ist es nicht sinnvoll Verhärtungen zu entfernen, die keine Beschwerden machen.
Operation
Durch einen individuell angepassten Hautschnitt wird das krankhaft veränderte Gewebe freigelegt und entfernt. Bei der Operation müssen die Nerven und Gefäße der Hand sorgfältig geschont werden. Feine Präparation und sorgsames Arbeiten durch den Operateur ist erforderlich.
Besteht die Erkrankung schon lange, ist die Haut an der Beugeseite der Finger manchmal derart geschrumpft, dass bei der Fingerstreckung nach Entfernung der Stränge ein Hautdefekt entsteht. In solchen Fällen wird die Defektdeckung durch eine Hautverschiebung oder durch eine Hauttransplantation erreicht.
Bei langdauernder Beugestellung des Gelenks kann auch eine ausgeprägte Schrumpfung der Gelenkkapseln vorhanden sein. Mittels Gelenkmobilisation (Dehnung/ Lösen mit dem Skalpell) erfolgt dann die Gelenklösung, die erst die Finger Begradigung ermöglicht.
Den Eingriff erfolgt in leichter Vollnarkose. Die Operation kann bei guter Zusammenarbeit mit dem Physiotherapeuten vor Ort und Nachkontrollen in unserer Praxis ambulant durchgeführt werden.
Ob und wann ein Morbus Dupuytren wieder auftritt kann auch nach der besten Operation nicht vorher gesagt werden. Eine Rezidiv Freudigkeit bei dieser Erkrankung ist bekannt, bei manchen Pat. kommt es nach 5 Jahren zu einem Wiederauftreten von Strängen, bei anderen nach 15 Jahren.
Nachbehandlung bei Dupuytren-Operation
Die Nachbehandlung beim Morbus Dupuytren sollte früh funktionell erfolgen. Schon am 1. Tag nach der Operation sollen eigentätige Bewegungsübungen mit Streckübungen durchgeführt werden.
Zwischen dem 12.- 14. Tag nach der Operation können die Fäden durch den Hausarzt oder bei uns entfernt werden. Eine Schienenbehandlung und Krankengymnastik ist in den meisten Fällen hilfreich und festigt den Heilerfolg. Die Arbeitsunfähigkeit beträgt 4-6 Wochen, je nach Beruf.
Lymphdrainage kann sinnvoll sein, sie unterstützt den Abfluss der Lymphflüssigkeit bei einem postoperativen Lymphstau.
Narbenmassage hilft bei der Narbenreifung, löst Vernarbungen im Gewebe.
Dynamische oder statische Fingerschienen: Verhindern / reduzieren durch Quengelung nach der Operation stark fortgeschrittener Dupuytren-Befunde ein zu starkes Zusammenschrumpfen der Narben.
Schnappfinger | schnellender Finger | Tendovaginitis stenosans
Beim schnellenden Finger kommt es zu einem Ungleichgewicht von Platzbedarf und Platzangebot der Beugesehnen der Finger durch die sogenannten Ringbänder. Jeder der vier Langfinger hat zwei Beugesehnen. Diese gleiten durch ein ausgeklügeltes System von ring- und C-förmigen Bändern im Inneren der Hand.
Durch eine Schwellung im Bereich der Beugesehnescheiden (Tendovaginitis) kann es zu einem Platzmangel beim Gleiten der Beugesehnen durch die Ringbänder kommen. Dadurch wird eine Art negativer Kreislauf in Gang gesetzt. Die Beugesehnenscheiden reiben an den Ringband Tunneln, es kommt zu einer Reizung in diesem Bereich. Diese Irritation führt zu einer Verdickung der ohnehin schon verdickten Beugesehnenscheiden. Diese schwellen noch mehr an und bleiben schliesslich an den Ringbändern hängen (Tendovaginitis stenosans). Bei forciertem Öffnen der Faust kommt es dann doch zum Durchrutschen der Sehnen mit einem Schnappen (Schnappfinger).
Schon im Vorfeld des Schnappens hat man das Gefühl, der Finger „läuft nicht mehr richtig“, es geht nicht mehr „wie geschmiert“. Auch können neue Schmerzen im Mittelgelenk des betroffenen Fingers auftreten, obwohl das Problem in der Hohlhand liegt.
Besteht das Problem des Schnappfingers über lange Zeit, kann es zu Aufreibung und Schädigung der Beugesehen bis zum Sehenriß kommen.
Abhilfe schafft hier eine Reduktion der Tätigkeiten mit der Hand für 2 Wochen in Zusammenspiel mit abschwellenden Medikamenten. Hier sind z.B. Diclofenac oder Ibuprofen aber auch Bromelain (als abschwellendes Enzym) zu nennen. Häufig stellt sich nach solch einer Ruhe- und Entlastungsphase das Problem jedoch wieder ein und es sollte über eine Operation nachgedacht werden.
Hierbei wird in lokaler Betäubung ein 2 cm querer Schnitt über dem Ringband gesetzt. Das Ringband wird unter sorgfältiger Schonung der feinen Fingernerven und –arterien entfernt. Jetzt kann die Sehne wieder frei gleiten. Eventuell bestehende Auflagerungen und Aufrauhungen werden vorsichtig von der Beugesehne abgetragen. Die Haut wird mit feinen Fäden verschlossen. Am OP Tag kommt ein größerer Verband um die Hand zum Schutz. Schon am 1. Tag nach der OP wird mit den eigenen Bewegungsübungen begonnen und der Verband so klein als möglich angelegt. Die Fäden werden nach 10-14 Tagen durch uns oder Ihrem Hausarzt entfernt.
Die operativer Entfernung des Ringbandes ist ein Routine Eingriff für jeden Handchirurgen und wird von uns mit großer Sorgfalt und Gewebeschonung durchgeführt.
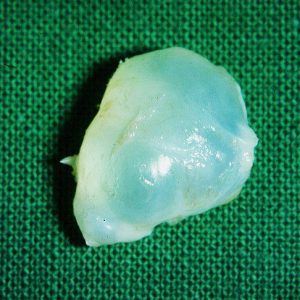
Ganglion an Hand, Handgelenk und Fingern
Wie entsteht ein Ganglion an Hand und Handgelenk?
Das Ganglion, im Volksmund Überbein genannt, ist eine Verdickung. Sie tritt sehr häufig an der Hand auf und ist auch am Fuß zu finden. Das Ganglion ist gutartig und hat eine enge anatomische Beziehung zur Gelenkhaut (Synovia), Gelenkkapsel oder zur Sehnenscheide. Ein Ganglion entsteht meist durch eine Ausstülpung der Gelenkkapsel. Typisch ist der gallertige Inhalt, der von der Gelenkhaut (Synovia) umgeben ist.
Welche Beschwerden können mit dem Überbein einhergehen?
Zunächst ist eine Schwellung, ein kleinerer „Knubbel“ sichtbar, dessen Größe sich verändern kann. Bewegungsschmerzen, die ab und zu mit einer Bewegungseinschränkung einhergehen, sind nicht immer vorhanden. Ist das Überbein in Nervennähe lokalisiert, können Gefühlsstörungen auftreten. In vielen Fällen sind keine Beschwerden zu verzeichnen, manchmal können aber auch Bewegungsschmerzen einem Ganglion vorausgehen, bis sich dieses an der Oberfläche des betroffenen Gelenks zeigt.
Wie wird die Ganglion-Behandlung durchgeführt?
Das Ganglion ist harmlos, es kann abgewartet werden. Ein operativer Eingriff wird nur bei Beschwerden oder bei deutlicher kosmetischer Beeinträchtigung durchgeführt. Eine Ganglion-Punktion bringt keine andauernde Besserung.
Was muss bei der Überbein-Operation beachtet werden?
Die Variationsbreite der Ganglion-Operation ist groß. Bei kleineren Befunden kann die Operation in örtlicher Betäubung erfolgen und ist harmlos. Größere Ganglien müssen hingegen in leichter Vollnarkose durchgeführt werden. Bei der Operation ist es wichtig das Überbein so zu präparieren, dass der Stiel sichtbar wird. Dieser stellt eine Verbindung zum Gelenk dar. Die sich ansammelnde Gelenkflüssigkeit (Synovia) gelangt über diesen Gang in das Ganglion. Während der Op muss der Ganglionstiel stabil unterbunden und vernäht werden, damit die Gelenkflüssigkeit / Gelenkschmiere nicht wieder nach außen gelangt.
Um einem Rezidiv nach einer Operation vorzubeugen, sollte mit einer Gipsschiene bis zum Abschluss der Wundheilung ruhiggestellt werden (8-14 Tage).
Was ist ein okkultes Ganglion?
Ein Ganglion, das für den Untersucher, ohne weitere Diagnostik, unsichtbar (okkult) ist, ist ein okkultes Ganglion.
Im Vordergrund stehen zunächst die Schmerzen am Handgelenk, welche mit langer Ruhigstellung und mit Medikamenten und anderem behandelt werden – aber ohne Erfolg. Erst ein MRT (Kernspin-Tomographie), welches die Weichteile gut darstellt, ermöglicht die Diagnose. Dieses kann manchmal nur erbsengroß oder linsengroß sein, ist aber Verursacher der Beschwerden. Diese kleinen Befunde sind schwierig zu operieren, da sie versteckt sind. Eine Operation ist aufgrund der Schmerzen jedoch manchmal die einzige Lösung.

Ganglion an Hand
Karpaltunnelsyndrom (KTS oder CTS)
Das Karpaltunnelsyndrom, auch kurz KTS oder CTS genannt, ist das häufigste Nervenkompressionssyndrom (Engpass Syndrom). Diese Enge führt zu einer mehr oder minder heftigen Druckschädigung des Nervus Medianus (Mittelnerv). Die möglichen Ursachen für das Karpaltunnelsyndrom können vielfältig sein. Folgende Ursachen sind bekannt:
- Handgelenksnahe Knochenbrüche
- Sehnenscheidenentzündungen
- Degenerative Veränderungen (altersbedingte Verschleißerscheinungen)
- Geschwülste (Lipom, Ganglion)
- Rheumatische Erkrankungen
- Schwangerschaft, hormonell bedingt
- Anatomie – Bei einigen Menschen ist der Karpaltunnel enger als bei anderen. Diabetiker und Dialysepatienten sind häufiger betroffen
Häufiger erkranken Frauen, meistens im Alter zwischen 40-70 Jahren.
Beschwerden und Symptome des Karpaltunnelsyndroms
Häufig empfindet man zuerst Kribbeln oder Taubheit an Daumen, Zeige- und Mittelfinger bei Belastung und in der Nacht.
Die Beschwerden treten gern bei bestimmten Positionen des Handgelenkes auf. Beim Telefonieren, Rad-, oder Motorradfahren, beim Föhnen der Haare, Halten eines Buches und ähnlichen Bewegungen ist eine Beschwerdezunahme und einschlafende Finger zu verspüren. Die Symptome beim Karpaltunnelsyndrom sind aber auch ohne Belastung, ganz plötzlich und spontan vorhanden.
Die zum Teil heftigen nächtlichen Schmerzen beim Karpaltunnelsyndrom lassen sich durch eine Druckerhöhung im Karpaltunnel erklären. Viele Menschen schlafen mit gebeugtem Handgelenk und verengen dadurch den Karpalkanal. Eine kurzfristige Druckentlastung kann oft schon durch Ausschütteln der Hand erreicht werden. Dieses ist recht typisch für das Karpaltunnelsyndrom. Bei einer Druckentlastung durch eine Operation sind diese Schmerzen schnell reduziert. In vielen Fällen können sie bereits in der ersten Nacht nach dem Eingriff fast vollständig verschwunden sein.
Von den Problemen ist nicht immer nur der Arm oder die Hand betroffen. Das Karpaltunnelsyndrom verursacht gelegentlich Schmerzen, die bis in die Schulter oder sogar bis in den Nacken ausstrahlen. Bei Schulter- Nackenschmerzen ist immer auch an ein HWS (Halswirbelsäule)- BWS (Brustwirbelsäule)- Schmerzsyndrom mit Verschleißerscheinungen an der Wirbelsäule oder an einen Bandscheibenvorfall zu denken.
Die Ausprägung von Taubheitsgefühl und Kribbelgefühl kann sehr unterschiedlich sein. Bei fortgeschrittenem Karpaltunnelsyndrom bleiben sie oft dauerhaft. Taubheit der Kuppe von Daumen, Zeige- und Mittelfinger machen feine Arbeiten wie Nähen, Sticken und ähnliches schwierig.
Mögliche Spätfolgen beim Karpaltunnelsyndrom
Bleibt das Karpaltunnelsyndrom über lange Zeit hinweg unbehandelt, lässt sich meist ein Schwund der Daumenballenmuskulatur feststellen. Im mittleren Bereich wird diese nämlich von einem Ast des Nervus medianus versorgt, der ebenfalls im Karpaltunnel verläuft. Die Kraft des Daumens beim Aneinanderpressen der Langfingerkuppen an die Daumenkuppe ist dann deutlich vermindert. Dieses bedeutet eine Einschränkung der Greiffunktion.
Je länger die Nerven Druckschädigung anhält, desto weniger und langsamer rückläufig sind die Symptome nach der operativen Befreiung des Nervens.
Wie kann das Karpaltunnelsyndrom diagnostiziert werden?
- Beschwerden – Bereits die vom Patienten geschilderte Symptomatik weist in den meisten Fällen rasch auf das Karpaltunnelsyndrom hin. Manchmal können die Beschwerden aber sehr untypisch sein.
- Untersuchung – Die genaue Untersuchung des Gefühlsempfindens der Finger und der Kraft des Daumenballens sind wichtig. Auch sollte der gesamte Arm und die anderen Nerven (insbesondere Ellennerv) mit untersucht werden, um eine Kombination weiterer Krankheitsbilder neben dem Karpaltunnelsyndrom auszuschließen.
- Beim Karpaltunnelsyndrom sollte der Neurologe in die Diagnostik einbezogen werden. Die Messung der „Nervenströme“ soll den Verdacht auf ein Karpaltunnelsyndrom bestätigen. Gleichzeitig können andere Ursachen (Bandscheibenvorfall,…) ausgeschlossen werden. Das Karpaltunnelsyndrom kann bezüglich des Ausmaßes des Nervenschadens und der Prognose mit Hilfe dieser Messung besser eingeschätzt werden. Sie ist vor einer Operation äußerst empfehlenswert und sollte relativ aktuell (nicht älter als 6 Monate) sein, damit man eine Referenz für die Kontrolluntersuchungen nach der Operation hat.
- Labor und Röntgen können die Untersuchung komplettieren, sind aber nicht unbedingt nötig – Durch eine Blutuntersuchung könnte eine Zuckerkrankheit (Diabetes mellitus) erkannt werden. Im Röntgenbild sieht man knöcherne Veränderungen nach Brüchen oder bei Rheuma (Arthritis, Polyarthritis, Arthrose).
Behandlung beim Karpaltunnelsyndrom
Das Karpaltunnelsyndrom kann zunächst einen konservativen Behandlungsversuch erfahren, wenn die Beschwerden noch nicht zu stark sind. Wenn sich trotz allen Versuchen innerhalb von ca. 3 Monaten keine Besserung einstellt, ist ernsthaft über eine Operation nachzudenken.
Konservative Behandlung ohne Operation
Das Karpaltunnelsyndrom kann, wenn es die Beschwerden und die elektrophysiologische Untersuchung des Neurologen zulassen, zunächst konservativ behandelt werden.
Hier gibt es verschiedene Therapieansätze. Gerne werden Vitamin B6 Präparate und nichtsteroidale Antirheumatika (NSAR), wie Diclofenac oder Ibuprofen, verschrieben.
Wir haben schon gute Erfahrungen mit Neuraltherapie machen können. Eine nächtliche Lagerungsschiene führt oftmals ebenfalls zu einer Linderung der Beschwerden.
Kortison Injektionen lehnen wir in unserer Praxis ab, denn Kortison kann zu Gewebeschädigung führen. Mittlerweile haben wir gute Erfahrungen gemacht mit Neuraltherapie, einer Art Akupunktur mit Injektionsmitteln. Erste Patienten haben innerhalb von 8 Wochen eine neurologisch messbare Besserung der Nervenleitgeschwindigkeit und der Symptome erfahren. Die Neuraltherapie ist keine Kassenleistung, jedoch ist die 6-8 malige Behandlung erschwinglich.
Operation beim Karpaltunnelsyndrom
Eine operative Spaltung des Karpalbandes (= Retinakulum flexorum) ist ratsam bei deutlichen Druckschädigungen des Nerven mit veränderten Werten in der Nervenleitgeschwindigkeit. Im Rahmen dieses Eingriffes wird für eine Öffnung und Erweiterung des Karpaltunnels gesorgt. Der Mittelnerv hat dadurch wieder genug Platz, sich ohne Druck zu entfalten.
Offene konventionelle Operation
Bei der konventionellen offenen Operation liegt der Hautschnitt ca. 4cm geschwungen im Bereich der Hohlhand. Die Operation wird mit Lupenvergrösserung durchgeführt, um den Nerven sorgfältig zu schonen.
Operiert wird in lokaler Betäubung oder leichter Vollnarkose.
Die Mehrheit der Patienten verspürt nach der Operation eine deutliche Verminderung der Beschwerden. Besonders im Hinblick auf den oft beträchtlichen Nachtschmerz ist die Operation sehr erfolgreich.
Sanfte Bewegungsübungen ohne Belastung können schon drei Tage nach der Operation durchgeführt werden. Krankengymnastik ist in den ersten Wochen nicht notwendig oder hilfreich. Die Fäden werden nach ca. zwei Wochen gezogen. Eine neurologisch- elektrophysiologische Kontrolluntersuchung wird bei normalem postoperativem Verlauf nach ungefähr 6- 9 Monaten empfohlen. Ein Karpaltunnelsyndrom-Rezidiv (Wiederauftreten) ist selten.
